【何建行团队有什么医生】何建行给病人私人定制微创手术
文/羊城晚报记者 陈辉 通讯员 茹志娜 韩文青
[专家名片]
何建行
教授,主任医师,博士生导师。现任广州医科大学附属第一医院院长、胸外科主任。美国外科学院Fellow,美国胸心外科学会常务会员、中央保健专家,广东省医学会副会长、广东省医学会胸外科学分会主任委员。从事胸外科工作30年,擅长胸部复杂手术。

1994年在国内率先开展胸部微创手术。他所带领的团队已完成肺癌微创手术万余例,数量居国内首位,技术已达国际领先。1999年完成亚洲第一例同种异体气管移植。至今已完成88例移植手术,最长存活病人达到11年,并将全球肺移植的年龄上限刷新为81岁高龄。

肺癌是恶性肿瘤里的“头号杀手”,到目前为止,对肺癌的根治,仍没有比外科手术更有效的治疗手段。在过去,肺癌手术要 “开膛破肚”、卸掉肋骨;而现在创口仅钥匙孔大,不要说小病灶的切除,就算是肺叶切除、肺癌根治术,很多患者都是利用假期就悄悄地把手术做了,然后照常上班。

对于这样翻天覆地的变化,本文的主人公何建行教授可以说功不可没。20年前,他在国内率先开展胸部微创手术。他和他的团队并没有止步于此,他们一起不断创新、探索,逐渐建立了一整套针对患者个体情况进行个性化手术治疗的微创手术系统,将微创手术带入“私人定制”时代。

棘手病人,逼出多少新术式
5月11日下午,羊城晚报记者旁听何建行教授出诊,突然出现令人唏嘘的一幕。一位四十多岁的胡女士在复查结束后,突然脸颊绯红,掏出一面锦旗,声音颤抖地说:“我知道送锦旗很土,但不把我的感激之情表达出来心里就不舒服。”
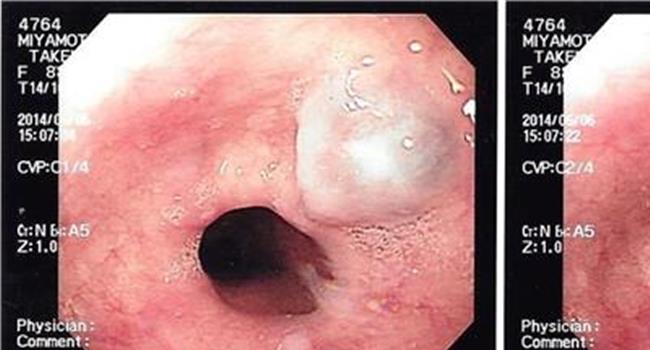
原来胡女士20多岁起就开始出现气促、气喘的问题,一直按照哮喘治疗,可病情仍不断加重。直到两年前,才找到真正的病因——气管和左主支气管狭窄,必须手术。她提着片子走访了全国多家大医院,得到的答复都是必须开胸做,微创手术是不可能的。可此时,由于疾病的进展和长期服药的副作用,胡女士的体质已经很差,平路走几步就开始喘。“上了手术台,我还能下来吗?!”她因恐惧而绝望。就在此时,何教授给了她一线希望。
殷伟强主任医师是何教授团队里一位经验丰富、颇有资历的医生。他告诉记者说,气管与支气管是个“Y”字形结构,手术需要把狭窄的部分切除,再把好的气管连接起来,重建一个“Y”字结构,医学上叫做隆突重建。由于这个结构是深埋在纵隔内,且靠近血液循环的中央位置,血管一旦破裂,可能危及生命。
且胡女士狭窄的部分比较长,她此前又得过肺结核,肺部组织粘连严重,这个手术就算是开胸做也是非常复杂、有难度的,在胸腔镜下完成,无异于像天方夜谭,不可思议。
如何让不可能成为可能,这台手术该如何做成了接下来几周团队病例讨论会的焦点。在大多数人想象中,这种讨论肯定是几个“大佬”发言,年轻医生观摩学习。王炜是这个团队中的年轻医生之一,他说:“我们这个团队不一样,讨论会上谁都可以发言,包括实习医生、进修医生,只要你有想法。
何教授总鼓励我们‘别怕说错,说出来才知道想的对不对’,他批评我们年轻人最多的就是‘你们脑子转得不够’。”何教授自己也无时无刻都在想。同事们经常看到他半夜三更把自己突然想到的灵感、思路发到微信讨论群中。在智能手机刚出现时,他就鼓励团队成员使用,方便大家随时交流、集思广益。这种头脑风暴在这个团队里已成为常态,特别是有疑难病例时。
为了寻找最佳手术方案,足足花了一个月时间,这期间胡女士也三进三出医院。方案一确定,手术一气呵成,仅用了不到两个小时。由于用微创方式进行,胡女士的身体恢复得很快,甚至上楼也很少喘了,已经多年不能工作的她,现在又萌生了求职的想法。
胡女士是世界上第三例接受全胸腔镜下隆突重建手术的患者,前两例也是何教授和他的团队完成的,但胡女士这例难度最大,也是迄今为止国际报道中难度最大的隆突重建手术。也正是得益于前两例的成功经验,他们才有信心去接受这个挑战。
疾病可以是相似的,但病人没有完全一样的。正是由于有很多像胡女士这样病情复杂的棘手病人,为了让他们能在最小的创伤下得到最大治疗效果,“逼”着何教授和他的团队不断地进行技术创新,不断刷新医学史的记录。2007年率先开展全腔镜支气管、血管成形术;2011年率先开展自主呼吸麻醉下微创胸外科手术;2007年率先开展自体肌皮瓣转移气管支气管成形术;2008年率先开展食管代气管术……
因人施治,手术也可“私人定制”
作为一名西医外科教授,何建行却非常推崇中医“因人施治”的理念。他说,过去的手术强调“治病”,但每个病人的病情不同、身体状况不同,完全按照临床路径,一刀切用同样的方法手术,病人的这个疾病解决了,但是生活的质量不高,甚至引起另一个病。
也正是基于这样的理念,何教授和他的团队在个体化综合治疗上不断探索。
首先是切口的个体化。经过20年的临床实践,团队建立了8种个体化切口代替传统切口,刀口形成了一个孔、两个孔、三个孔、四个孔等洞式创口以及胸部小切口、胸腔镜联合胸部小切口、腋下小切口等多种形式,其中有一些仅有3毫米直径的针镜手术切口属国际首创。
肺部手术分为中央型和周围型。以前,胸外科的医生对肺癌病灶有一套标准的手术方式,对于周围型的肺癌采取肺叶切除加淋巴结切除,对于中央型肺癌,则会将全肺切除。对一些早期的病人或局部晚期的病人,这种简单粗暴的统一方式会过多地切除病人的肺组织。
在团队的临床探索下,多种个体化的切除方式代替了单一的全肺切除。比如说,针对周围型肺癌,特别是直径小于1厘米、磨砂玻璃样直径小于2厘米的小肺癌,就只切除一个肺段或者切除多个肺段。如果把人的肺比作一棵枝杈繁多的树,肺叶就像树干上的一个大枝杈,肺段则是大枝杈上再细分的小枝杈。比起切除整个肺叶,切除单个或多个肺段对病人的肺功能影响要小得多。
2011年后,微创肺癌根治术的探索从切口微创跨越到了麻醉微创。之前进行肺部手术时,需要进行双腔气管插管的全身麻醉。全麻的病人手术后进食的时间就会延后,下地活动的时间也会延后,咳嗽反射也会比自主呼吸的咳嗽反射要弱,肺部并发症可能会增加,增加了手术的危险性。
何教授他们与麻醉科合作改进了麻醉方式,逐渐发展出了4种模式的麻醉。对于身体情况比较好的病人,可以做到不插管甚至不用打硬膜外麻醉,病人手术后醒过来,就能自己走回病房。
一台微创手术涉及切口、切除部位、切除范围、麻醉等多个方面。何教授和他的团队在每一个环节上都有不同的选择,并将之系统化。就好比我们去三明治店可以选不同的面包、配菜、酱料,最后让店员做出一个完全符合自己口味的三明治一样,在这里医生可以根据病人的病情和身体状况,“私人定制”一套最适合这个病人的手术方案。有许多医院来向何教授团队学习他们的这套系统。
肺部疾病Q&A
Q:如何才能早期发现肺癌病灶?
很多肺癌病人都是在体检中发现,由于发现得比较早,手术效果非常好。何教授介绍说,目前多数单位体检是用胸部X光片作为肺癌筛查的诊断,但X光片的敏感度远远不够。胸部结节一般要大到1.5厘米到2厘米,才可能在X光片中显现出来。
而且有些特殊的结节在影像上仅仅表现为斑片状或磨砂玻璃影,通过X光检查根本发现不了。所以,临床医生推荐肺癌高危人群最好定期通过低剂量CT来筛查肺癌。低剂量CT能够揪出0.5厘米大的结节,一些敏感度高的CT甚至可以发现0.3-0.4厘米的结节,也就是最早期的肺癌。
Q:肺部结节一发现是不是要马上切?
体检时发现肺部有小结节,很多人会惊恐万分,恨不得马上切掉,以防止发展为肺癌。何教授解答,肺部结节一发现未必需要立即切,最好是选择恰当的时机把它拿掉。以磨砂玻璃影结节为例,刚刚发现就做手术,不一定能准确切除病灶。有些小结节最好先定期观察其生长速度,根据病人的平衡状态去评估,如果他当下的工作质量和生活质量都还很高,病灶又发展缓慢,那就主张先不要动,定期复查即可。如果发现它进展加快,那就应该马上拿掉。